Degenerácia makuly. Čo je to makula?
Makula, žltá škvrna, je centrálna časť sietnice oka, miesto nášho najostrejšieho videnia. V tomto bode sa zobrazujú predmety, na ktoré potrebujeme zaostriť pohľad a nachádzajú sa tu aj početné fotoreceptory potrebné pre ostré videnie. Príčiny degenerácie makuly nie sú úplne objasnené. Vieme však, že v okamihu, keď do oka preniká svetlo, nastáva fotochemický proces a vznikajúce odpadové látky sa musia z oka odstrániť. Ľudské oko v pokročilejšom veku však nie je schopné tieto látky v dostatočnej miere spracovať. Ukladajú sa v oblasti žltej škvrny a oko tak poškodzujú.
Degenerácia makuly má prívlastok „vekom podmienená“. Znamená to, že narastajúce poškodenie vrodených ochranných mechanizmov sietnice súvisí so zvyšujúcim sa vekom?
Vek je najväčším neovplyvniteľným rizikovým faktorom. So zvyšujúcim sa vekom totiž narastá pravdepodobnosť vzniku a rozvoja tejto diagnózy, pričom každá dekáda riziko výrazne zvyšuje. Vo všeobecnosti môžeme hovoriť o pacientoch, ktorí majú 50 rokov a viac, ak však porovnáme dekádu od 64 do 74 rokov a nad 75 rokov, tak osemdesiatnici majú trojnásobne vyššie riziko v porovnaní s mladšími. Každý štvrtý má nejakú formu vekom podmienenej degenerácie makuly (VPDM). Je to daň za dlhší život a v istom veku sa tohto ochorenia dožijeme takmer všetci. Dôležité je však nedožiť sa straty videnia, tzv. praktickej slepoty, keď človek nie je schopný čítať, nerozpoznáva tváre a podobne.
A aké ďalšie rizikové faktory ovplyvňujú potenciálny vznik a rozvoj tohto očného ochorenia?
Vek, pohlavie či farba dúhoviek sú faktory, ktoré patria medzi neovplyvniteľné. Degeneráciou makuly trpia častejšie ženy a ľudia s modrými či so zelenými očami. Takisto tu zohráva úlohu genetika.
Čo však ovplyvniť možno? Aká je prevencia?
Z ovplyvniteľných rizikových faktorov by som spomenul predovšetkým fajčenie, ktoré dvojnásobne zvyšuje pravdepodobnosť rozvoja tohto ochorenia. Hoci, samozrejme, máme aj pacientov, ktorí v živote nefajčili a jednoducho majú smolu v zmysle genetiky. Veľký vplyv však má aj životospráva, pretože pomocou veľkých štatistických súborov sa podarilo dokázať, že riziko ochorenia znižuje strava bohatá na antioxidanty, najmä betakarotény luteín a zeaxantín, ďalej minerály ako zinok, selén plus vitamíny A a E. Vyššiu šancu neochorieť na degeneráciu makuly majú ľudia bez civilizačných chorôb a áno, zrakové zdravie tiež súvisí aj s našou viac či menej primeranou hmotnosťou, hoci sa to na prvý pohľad nezdá.
Majú na rozvoj degenerácie makuly vplyv iné očné ochorenia? Napríklad známy vysoký vnútroočný tlak alebo sivý zákal?
Nie je známe, že by degenerácia makuly priamo súvisela s inými očnými ochoreniami. Existujú však odborníci, ktorí si myslia, že je vyššia pravdepodobnosť vzniku degenerácie makuly po operácii sivého zákalu, čiže výmene vnútroočnej šošovky. Táto skutočnosť sa pomerne ťažko dokazuje, keďže sivý zákal sa obyčajne operuje vo vyššom veku a k degenerácii makuly tiež dochádza vo vyššom veku, takže táto súvislosť môže byť len náhodná. Navyše seniori s operovaným sivým zákalom sa podrobujú pravidelným očným prehliadkam, takže je aj vyššia šanca odhaliť im iné ochorenie zraku.
Existujú dve formy tohto ochorenia. Jedna z nich je horšia a postupuje rýchlo. Ktorá?
Degeneráciu makuly možno diagnostikovať v tzv. suchej alebo vlhkej forme. Suchá forma sa vyskytuje približne u 85 % pacientov s VPDM. Môže byť výsledkom poškodzovania a poruchy vrstiev sietnice vo vyššom veku, zmien pigmentácie sietnice alebo kombináciou oboch. Niektoré bunky sa v sietnici menia, a tým sa obmedzuje schopnosť pacienta rozpoznávať malé detaily. Ochorenie v tomto prípade postupuje pomaly. Vlhká forma predstavuje okolo 15 % prípadov, postupuje rýchlo a často vedie k závažnej strate videnia. V prípade vlhkej formy VPDM rastú v makule nové krvné cievy (neovaskularizácia) a dochádza k úniku krvi a tekutín. Z tohto dôvodu bunky sietnice odumierajú a vznikajú zmeny spôsobujúce stratu centrálneho videnia.
Rizikové faktory pre vznik degenerácie makuly
- vek nad 50 rokov
- fajčenie
- ženské pohlavie
- svetlé dúhovky (modré, zelené oči)
- výskyt ochorenia v rodine
- nadmerné vystavovanie sa silnému UV žiareniu bez ochrany očí
- nezdravé stravovacie návyky (nedostatok karotenoidov v strave)
- civilizačné ochorenia (vysoký krvný tlak, cukrovka, nadváha, vysoká hladina cholesterolu)
- operácie oka (napr. sivého zákalu)
A môže suchá forma prejsť do vlhkej? Seniorovi, ktorý roky žije v relatívnom pokoji so suchou formou, užíva doplnky výživy s karotenoidmi a antioxidantmi, sčista-jasna ochorenie prejde do rizikovej, rýchlej formy?
Pomaly postupujúca suchá forma sa, bohužiaľ, kedykoľvek môže zmeniť na vlhkú formu, keď v makule vznikajú nové, nekvalitné cievy, ktoré tam nemajú čo hľadať. Tie cievy sú aktívne, makula z nich opúcha, deformujú a deštruujú vrstvy sietnice, môžu krvácať. Ak sa s tým nič nerobí, časom sa menia na nefunkčné tkanivo – jazvu a človek vlastne končí s praktickou slepotou. To znamená, že jeho centrálne videnie je menej ako 10 % – nedokáže čítať, písať, nerozpoznáva tváre.
A čo ďalej?
Zatiaľ čo suchú formu je možné iba sledovať v očnej ambulancii a pacientom sa odporúča užívať doplnky výživy obsahujúce karotenoidy, vitamíny a minerály zodpovedajúce za hustotu pigmentu makuly, zdravo sa stravovať, a najmä nefajčiť, vlhkú formu ochorenia musí rozhodne riešiť tzv. retinálny špecialista v špecializovanom centre, akých je na Slovensku sedemnásť. Existujú injekcie monoklonálnych protilátok, ktoré sa pichajú priamo do oka. Obsahujú tzv. inhibítor cievneho endotelového rastového faktora, ktorým blokujeme rast spomínaných nekvalitných ciev. Tie majú po liečbe tendenciu sa stiahnuť a opuch v oku ustúpi.
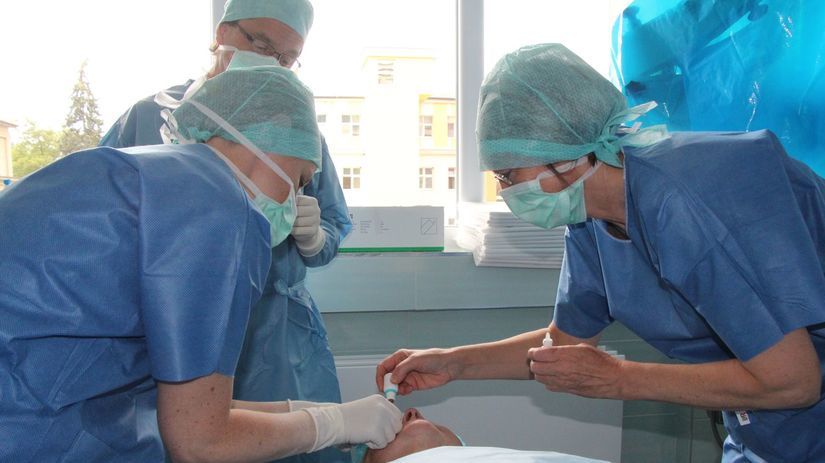
Ako prebieha táto liečba? Samozrejme, človek, ktorému hrozí slepota, vydrží všetko, aby zrak nestratil, ale sú tie vpichy do oka bolestivé?
Terapia nie je bolestivá, môže byť trochu nepríjemná. Nie však viac ako akýkoľvek iný výkon v oku. Oko sa znecitliví anestetickými kvapkami. Injekcie sa podávajú za aseptických podmienok v operačnej sále. Po znecitlivení oka sa dezinfikuje spojivkový vak a okolie oka, zarúškuje sa operačné pole, nasadí sa rozvierač mihalníc a aplikuje sa injekcia, ktorá sa rozbalí a pripraví tesne pred zákrokom. Injekcia sa zavádza cca 4 mm od okraja rohovky do sklovca. Pacient odchádza domov so zalepeným okom.
Ako často je potrebné chodiť na tieto zákroky?
Obyčajne dávame na začiatku liečby tri dávky v mesačných intervaloch, a keď dosiahneme štádium, že sa pacient stabilizuje, hľadáme udržiavací interval. Časom teda liečbu podávame menej často, raz za niekoľko mesiacov. Dôležité je, aby sa pacientovi už nezhoršoval stav, pretože pri progresii ochorenia ho často na pôvodnú úroveň videnia už liečbou dostať nevieme. Bohužiaľ, liečbu už musí mať väčšinou do konca života.
Ide o drahú liečbu, jedna dávka stojí vyše 600 eur a objavili sa informácie, že pre obmedzenie v úhradách poisťovní niektorí pacienti prišli o zrak.
V súčasnosti sú k dispozícii dva lieky (účinné látky ranibizumab a aflibercept), ktoré uhrádzajú zdravotné poisťovne. Kategorizácia určuje, za akých podmienok a v akom rozsahu sú poisťovne povinné uhrádzať liečbu. V prvom roku poisťovňa musí uhradiť maximálne osem, v každom ďalšom roku liečby maximálne šesť injekcií. Ak chceme liečiť lege artis (čiže medicínsky správne), berieme do úvahy príbalový leták (SPC) týchto liekov. Ten hovorí, že najčastejší možný interval pre liečbu sú každé štyri týždne. Ak si to prepočítate, potom za rok by pacient s najintenzívnejšou liečbou mohol dostať maximálne trinásť injekcií. Väčšina pacientov, našťastie, až trinásť injekcií ročne nepotrebuje. Pri dostatočnom efekte liečby sa vždy snažíme predlžovať terapeutické intervaly medzi dvoma dávkami. Bohužiaľ, sú aj pacienti, ktorých ochorenie je veľmi agresívne. Takí veľmi ľahko prekročia povolených šesť, niektorí aj osem injekcií za rok. Keď si tento počet vyčerpajú, v danom roku im už poisťovňa nie je povinná zaplatiť ďalšie dávky. Môže to urobiť na tzv. výnimku, ale nemusí. Niekedy sa napríklad zohľadňuje to, či má pacient už len jedno vidiace oko alebo má ešte relatívne dobré videnie na oboch. Obmedzenia v uhrádzaní liečby v neprospech pacientov boli schválené v novembri 2019 a netýkajú sa len počtov injekcií. Pritom táto terapia sa na Slovensku používa už od roku 2007 a vďaka nej došlo ku zníženiu výskytu slepoty v populácii.
Čo navrhujete ako riešenie?
Napriek finančnej náročnosti liečby sa spoločnosti oplatí udržať pacienta s VPDM vidiaceho a predísť tak omnoho väčším výdavkom. Nevidiaci človek máva pridružené ďalšie zdravotné ťažkosti (depresie, úrazy, pády), potrebuje kompenzačné pomôcky, opatrovateľskú starostlivosť. Finančne to zaťažuje nielen štát, ale aj najbližších, ktorí nemôžu pracovať, lebo sa starajú o nevidiaceho. Pacienti a odborníci však dúfajú aj v skorý príchod v poradí tretieho, nového lieku (brolucizumab). Zaradenie do kategorizácie sa naťahuje už viac ako rok. Vyzerá to tak, že pri jeho dostupnosti a účinku by nemal byť problém ani s aktuálne nastaveným počtom maximálnych dávok injekcií za rok. Vo vývoji sú aj ďalšie preparáty, či génová terapia, ktoré by mali mať dlhotrvajúci liečebný efekt. V neposlednom rade bude dochádzať k postupnému poklesu ceny za liečbu, keďže v priebehu najbližších rokov sa na trh dostanú biosimilárne lieky (lieky podobné iným biologickým liekom, ktoré už boli uvedené na trh).

MUDr. Pavol Kusenda, FEBO: Študoval na Lekárskej fakulte Univerzity Komenského v Bratislave. Oftalmologické vzdelanie si doplnil aj v rakúskom Salzburgu a írskom Dubline. V rokoch 2008–2013 pracoval na Klinike oftalmológie LF UK a UNB Bratislava-Ružinov, neskôr v Centre mikrochirurgie oka v Bratislave. Od roku 2014 až doposiaľ pracuje na Očnom oddelení Univerzitnej nemocnice sv. Michala v Bratislave. Je členom Slovenskej oftalmologickej spoločnosti, Európskej spoločnosti špecialistov na sietnicu EURETINA a Slovenskej lekárskej spoločnosti.