Priznám sa, veľmi netuším, čo všetko vlastne na klinike robíte. Môj manžel, chemický inžinier, sa dokonca domnieval, že nukleárna medicína je niečo ako rádioterapia.
Pri súčasnom rozsahu medicíny asi nie je reálne poznať možnosti každého lekárskeho odboru. Nukleárna medicína využíva otvorené rádioaktívne žiariče na diagnostiku alebo liečbu rôznych ochorení. Prívlastok otvorené znamená, že tie žiariče sú vo forme lieku, najčastejšie roztoku. Rádioterapia je niečo iné. Rádioterapia využíva vonkajšie ionizujúce žiarenie na liečbu rôznych porúch – najčastejšie zhubných. Ide teda, laicky povedané, o známe ožarovanie nádorov ako jednu z možností liečby onkologických ochorení. Potom je tu rádiodiagnostika, sem patrí röntgen, ultrazvuk, počítačová tomografia, magnetická rezonancia. Tieto rádiodiagnostické metódy sú morfologické, takže skúmajú najmä tvar a štruktúru orgánov. Výsledkom je čierno-biely obraz. Nukleárna medicína však skúma funkciu orgánov a tkanív.
Prečo nás zaujíma zobrazenie funkcie orgánov?
Niektoré štruktúry v tele sa morfologicky javia normálne. Čiže majú normálny, bežný tvar. Ale nevieme, ako fungujú a práve v tom môže byť problém. Napríklad u pacientov s niektorými onkologickými ochoreniami možno s pomocou funkčného zobrazenia v rámci nukleárnej medicíny zistiť metastázy v lymfatických uzlinách už v štádiu, kedy je ešte veľkosť aj tvar uzlín v poriadku. Na inom type zobrazovacieho vyšetrenia by teda nevzbudili žiadne podozrenie. Väčšina diagnostických metód nukleárnej medicíny má celotelový charakter a veľmi nám pomôžu vtedy, ak hľadáme v tele pacienta niečo, čo nevieme, ako vyzerá a netušíme, kde presne sa to nachádza. Zvyčajne je to „niečo“ veľmi maličké. Hľadáme ložiská, ktoré sa môžu nachádzať prakticky kdekoľvek v tele, podobať sa na čokoľvek, ale najmä vykazujú, alebo nevykazujú istú špecifickú vlastnosť, nejaký diagnostický znak. Preto sa uplatňuje najmä v onkológii a pri lokalizácii zápalových ložísk.
Práve sa v tom začínam strácať… Čo mám rozumieť pod diagnostickým znakom?
Na zobrazenie metódami nukleárnej medicíny musíme vždy použiť vhodný značkovač, ktorý v tele pacienta vyhľadá tkanivo so skúmanou vlastnosťou. Predstaviť si to možno jednoducho tak, že danému orgánu alebo tkanivu ponúkneme látku, ktorú bežne využíva. Ak táto látka nie je nijako označená, nedokážeme vystupovať, kam sa podela v tele pacienta. Ak zjeme gram neoznačeného hroznového cukru (glukózy), nevieme zistiť, kde presne boli molekuly tohto cukru spotrebované. Ak sú však molekuly glukózy označené rádioaktívnym žiaričom produkujúcim žiarenie gama a podáme ich do žily ako liek, vieme presne vystopovať, v ktorých tkanivách v tele pacienta sa nahromadili. Žiarenie gama je voľným okom neviditeľné, ale možno si ho predstaviť ako svetielko, ktoré uvidíme s pomocou prístrojov. Rádioaktívne lieky voláme rádiofarmaká. Pre každý typ vyšetrenia je vhodné iné rádiofarmakum. Iné použijeme na funkčné zobrazenie tvorby hormónov v štítnej žľaze, iné na zobrazenie už spomínaného glukózového metabolizmu či zobrazenie zvýšenej látkovej premeny tukov.
Poďme si to vysvetliť na konkrétnom príklade. Vy vlastne do tela „vyšlete svetielko“, aby ste zobrazili funkciu nejakého orgánu. Historicky najstaršou metódou vo vašom odbore je scintigrafia štítnej žľazy. Bola to dokonca prvá metóda na zobrazenie štítnej žľazy, keď ešte neexistoval ani ultrazvuk.
Princíp scintigrafie štítnej žľazy je jednoduchý. Pacientovi podáme do žily rádiofarmakum nazývané technécium-99m a po 20 minútach snímame s pomocou gamakamery oblasť krku, kde sa nachádza štítna žľaza. Technécium-99m sa svojimi vlastnosťami podobá na jód, ktorý štítna žľaza aktívne vychytáva. Samozrejme, bunky štítnej žľazy dokážeme oklamať len nakrátko a časom prídu na to, že rádiofarmakum nie je jód a vrátia ho do krvného obehu. Odtiaľ ho z tela vylúčia obličky. Preto musíme poznať aj fungovanie jednotlivých orgánov a tkanív, aby sme vedeli, ako rýchlo sa v nich rádiofarmakum nahromadí. Ak by sme snímanie urobili v nesprávnom čase, už by sme nič nezistili.
Scintigrafiou s pomocou tohto konkrétneho rádiofarmaka skúmate špeciálne štítnu žľazu. Žiarič sa nahromadí v štítnej žľaze – a čo vidíte?
Čo sa týka morfologickej informácie, čiže zobrazenia štítnej žľazy ako takej, scintigrafia už bola prekonaná novšími zobrazovacími vyšetreniami ako ultrasonografia, počítačová tomografia alebo magnetická rezonancia. Naopak – čo sa týka informácie o funkcii štítnej žľazy – tu si scintigrafia stále zachováva svoje významné miesto. Funkčné zobrazovacie metódy nukleárnej medicíny sú vždy až druholíniové. My neposkytujeme urgentnú diagnostiku v tom zmysle, že by pacient prišiel takpovediac rovno z ulice. Pacientov k nám posielajú špecialisti a kladú nám konkrétnu diagnostickú otázku. Napríklad na ultrasonografii videli, že pacient má v štítnej žľaze podozrivý uzol či uzly. Od nás však chcú vedieť, či je tento uzol studený alebo horúci, teda hypofunkčný alebo hyperfunkčný. Samozrejme, dá sa to čiastočne odhadnúť aj ultrazvukom, ale spoľahlivo to možno určiť len s pomocou scintigrafie štítnej žľazy.
Uzlovitosť štítnej žľazy a vôbec, celkovo ochorenia tohto orgánu sú v našej populácii pomerne časté, pretože žijeme v krajine, kde je v ovzduší aj pôde nedostatok jódu. Ktoré uzly sú nebezpečnejšie – studené či horúce?
Zhubné bývajú častejšie tie studené, ale ani horúce uzly nie sú nevinné – zvyšujú napríklad riziko fibrilácie predsiení srdca či infarktu myokardu. V našej populácii je veľmi častá aj súbežná existencia horúcich aj studených uzlov v štítnej žľaze.
To sme hovorili o diagnostickom vyšetrení štítnej žľazy, ale viem, že robíte aj liečbu, známu terapiu rádiojódom. Takže v rámci nukleárnej medicíny možno aj liečiť.
Áno, ak si zoberieme ako cieľový orgán štítnu žľazu, tak diagnostické vyšetrenie sa robí s pomocou rádiofarmaka produkujúceho žiarenie gama. To je napríklad spomínané technécium-99m. V rámci terapie rádiojódom sa používa betažiarič. To je jód-131. Ten vysiela častice schopné poškodiť DNA buniek. Vysvetlím rozdiel: žiarenie gama si možno predstaviť ako svetielko, ktoré nám s pomocou špeciálneho prístroja umožní nájsť miesto nahromadenia rádiofarmaka v tele. Žiarenie beta si môžeme predstaviť ako delostreleckú paľbu, ktorá síce nedoletí ďaleko, preto ju nemožno snímať z povrchu pacientovho tela, ale v mieste nahromadenia rádiofarmaka poškodí určité bunky, navodí ich deštrukciu. To má význam v liečbe hyperfunkčnej štítnej žľazy, tzv. toxickej strume. Pri tejto diagnóze dochádza k nadprodukcii hormónov štítnej žľazy. Možná je liečba tabletkami, vyoperovaním štítnej žľazy alebo podaním rádiojódu. Terapia rádiojódom môže byť elegantnou alternatívou chirurgie, nie vždy je však možná. Niekedy má tyreotoxikóza natoľko intenzívne prejavy, že treba rýchlo chirurgicky konať, lebo pacient riskuje závažné komplikácie. Deštrukcia štítnej žľazy po terapii rádiojódom nastáva totiž postupne, trvá aj niekoľko mesiacov.
Hovoríme len o veľmi malom výseku nukleárnej medicíny, pretože tento medicínsky odbor sa, samozrejme, týka mnohých štruktúr v tele. Máte nejaký konkrétny prípad – hoci z dneška?
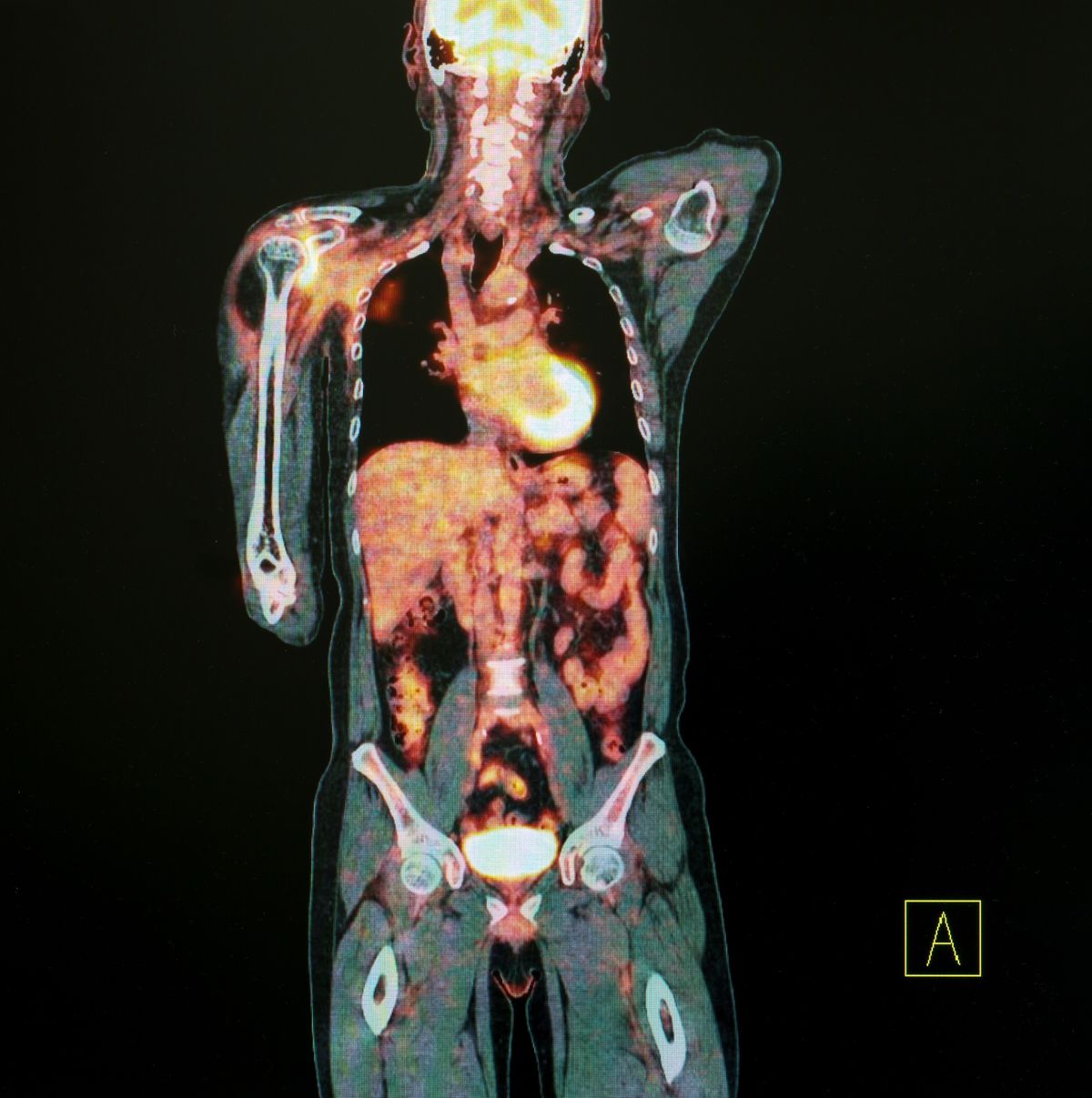
Pozrime si na obrazovke počítača tohto dnešného pacienta. Robili sme mu PET/CT vyšetrenie. Ide o spojenie morfologického obrazu, čiže niečo ako fotografie urobenej prostredníctvom CT (bežnej počítačovej tomografie) a funkčného obrazu prostredníctvom PET (pozitrónovej emisnej tomografie). Pacient bol poslaný na vyšetrenie s pomocou rádiofarmaka so zložitým názvom, má skratku FDOPA. Podľa všetkého má neuroendokrinný nádor tenkého čreva. Neuroendokrinné nádory majú často malé rozmery a vyskytujú sa vo forme viacerých ložísk rozosiatych po tele pacienta. Sú to pomaly rastúce nádory a ich jedinou kuratívnou liečbou je chirurgia. U tohto pacienta bola naším diagnostickým cieľom tzv. katecholamínová metabolická cesta, ktorá je veľmi špecifická práve pre tento typ nádorov. Podali sme preto pacientovi rádiofarmakum, ktoré sa nahromadí v bunkách s takouto látkovou premenou. A teraz sa pozrime, čo vidíme: Vidíme jedno veľké ložisko, ktoré špecialisti našli aj s pomocou bežných zobrazovacích metód. Ale my už vidíme aj ďalšie dva nálezy v lymfatických uzlinách. Sú také malé, že na bežnom zobrazovacom vyšetrení by ich nepovažovali za patologické. Aj tie sú už zasiahnuté rakovinou, a toto je neoceniteľná informácia pre chirurga predtým, ako pacienta otvorí. Namiesto jedného ložiska vyoperuje všetky tri.
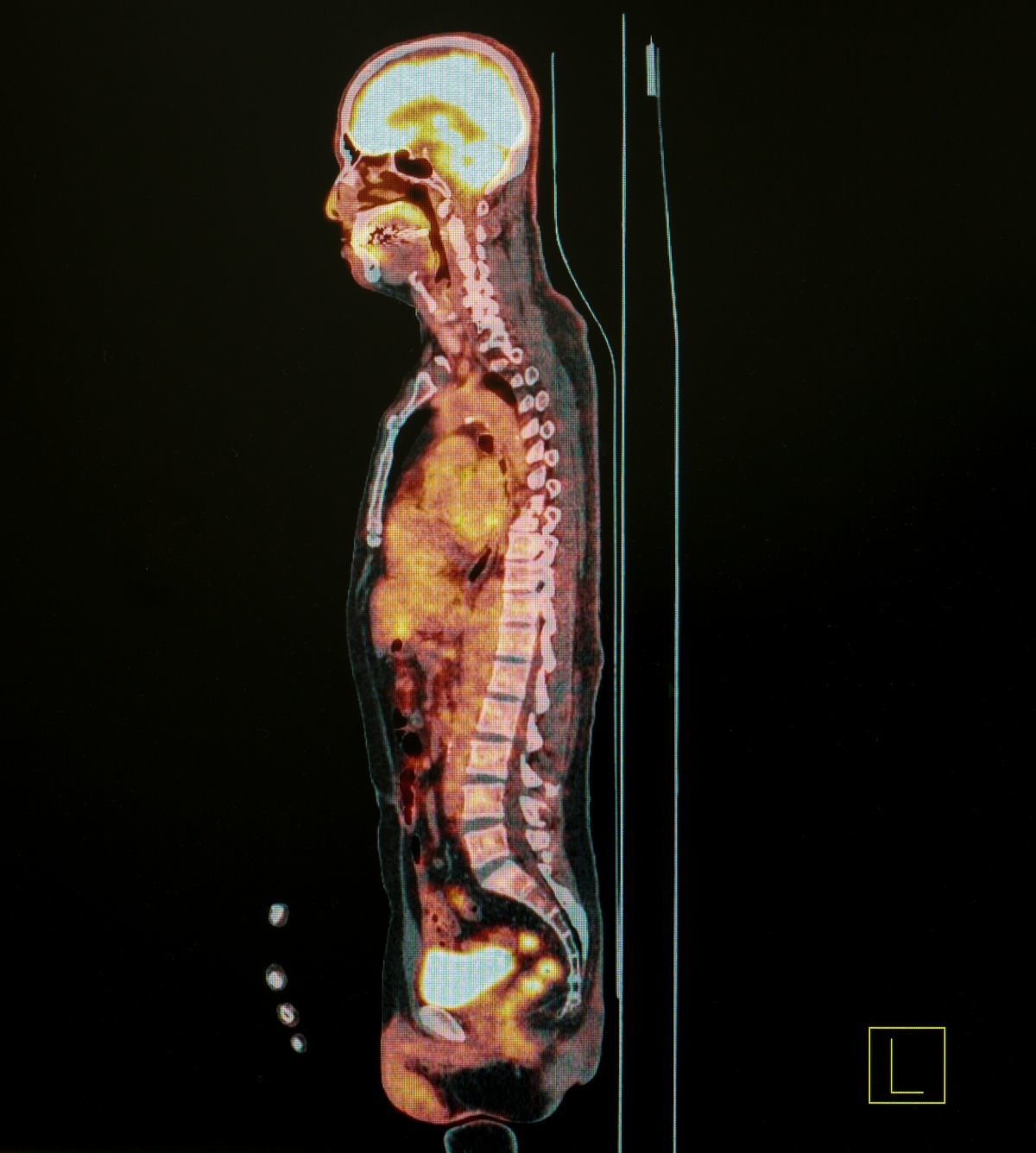
To je ako kriminálka. Musíte, samozrejme, tušiť, čo hľadáte, v tomto prípade ďalšie neuroendokrinné nádory – a neviete, kde a koľko ich bude.
Ak ostaneme pri téme neuroendokrinných nádorov, s pomocou iného rádiofarmaka, značenej glukózy, zas vieme zistiť, či je nádor agresívny, alebo nie. Využívame tú vlastnosť nádorových, ale aj zápalových buniek, že majú v porovnaní s normálnymi zvýšený glukózový metabolizmus, čiže sú nenásytné a vo zvýšenej miere vychytávajú rádiofarmakum s názvom fludeoxyglukóza, čiže značenú glukózu. Biologicky agresívne nádory vďaka tomuto rádiofarmaku na obrazovke počítača „farebne zasvietia“.
Vy poskytnete informáciu nielen pre chirurga, na čo sa nachystať. Je vlastnostiam nádoru možné prispôsobiť aj liečbu v zmysle chemoterapie?
Presne tak. Poskytneme dôležitú informáciu pre chirurga pred operačným výkonom, ale pri niektorých nádoroch aj prognostickú informáciu – ako liečiť či neliečiť a čím. Pri niektorých ochoreniach sa vyšetrenie metódami nukleárnej medicíny stalo súčasťou odborných odporúčaní liečby – či v nej pokračovať, či ju možno odľahčiť, alebo, naopak, zintenzívniť ju. Vieme teda určiť nielen umiestnenie nádoru, ale aj jeho typ a zvyčajné správanie.
Máte iste viaceré konkrétne prípady, keď vám vyšetrenie prostredníctvom metód nukleárnej medicíny napovie, aký typ chemoterapie treba zvoliť pri konkrétnom type nádoru.
Pri karcinóme prsníka máme viacero možností, ako liečebne zasiahnuť. Už sme si povedali, rakovinové bunky sú nenásytné a glukózu vychytávajú vo zvýšenej miere. Tu vidíme dve pacientky s metastatickým karcinómom prsníka, ktorým sme podali značenú glukózu a vďaka nej vidíme v ich tele množstvo metastáz. Obe môžu dostať bežnú chemoterapiu alebo hormonálnu liečbu. Aby im zabrala hormonálna liečba, musí byť ich nádor stále hormonálne závislý. Vzhľadom na množstvo roztrúsených nádorových ložísk, ktoré majú po tele, nemôžeme zo všetkých urobiť biopsiu, odobrať vzorku. Podali sme im preto rádiofarmakum fluoroestradiol, aby sme zistili, či sú ich nádorové ložiská hormonálne závislé. U prvej pacientky sa nám tých metastáz, ktoré máme možnosť vidieť, „vysvietilo“ ešte viac a u druhej – nič. U prvej pacientky sme teda predpokladali, že jej zaberie hormonálna liečba. Aj sa to potvrdilo, bola bez progresie ochorenia pri tejto liečbe viac ako rok, hoci jej nález vyzerá na obrazovke veľmi dramaticky. U druhej pacientky sme na základe vyšetrenia predpokladali, že jej hormonálna liečba nezaberie, čo sa, bohužiaľ potvrdilo a pacientka napriek liečebnej snahe pomerne rýchlo zomrela.
Čiže niekedy je možné týmto nahradiť aj biopsiu, čiže klasický odber kúska tkaniva z nádoru? Pretože sú prípady, keď sa tá biopsia urobiť nedá?
Niekedy operácia nádoru nie je možná, pretože pacienta by operačný zákrok síce mohol vyliečiť, ale za cenu významného zníženia kvality života. Tu máme príklad pacientky, ktorá mala veľmi zle lokalizovaný nádor – nachádzal sa v rektovaginálnom septe. Inými slovami – na priehradke medzi vagínou a konečníkom. Ak by jej z tejto oblasti nádor vyoperovali, s najväčšou pravdepodobnosťou by sa vytvorila fistula, nežiaduce prepojenie medzi pošvou a konečníkom, takže stolica by jej tiekla do pošvy. Siahli sme po netradičnom riešení. U tejto pacientky sme predpokladali sme, že ide o druh nádoru, ktorý sa volá gastrointestinálny stromálny tumor (GIST). Na tento typ nádoru existuje veľmi špecifická liečba, ktorá ak dobre zaberie, funguje veľmi rýchlo. Pacientka ju dostala a naše funkčné zobrazovacie vyšetrenie ukázalo, že zabrala. Už po 24 hodinách metabolická aktivita v nádore vyhasla. Bežné zobrazovacie vyšetrenie vám ukáže, že ten nádor tam, samozrejme, stále fyzicky je. Ale PET/CT so značenou glukózou ukázalo, že nastali funkčné zmeny umožňujúce predvídať jeho budúci zánik. Funkčné zmeny vždy nastávajú skôr ako morfologické. Takže pri priaznivej odpovedi na liečbu nádor najskôr funkčne vyhasne a až neskôr sa zmenší.
Zhovárala som sa s kolegyňou, ktorej na vašom oddelení budú hľadať prištítne telieska. Hyperfunkcia týchto maličkých orgánov v blízkosti štítnej žľazy jej spôsobuje závažné zdravotné problémy.
Prištítne telieska sú štyri, nachádzajú sa zvyčajne na zadnej ploche štítnej žľazy, dve vpravo, dve vľavo. Našou úlohou je nájsť to, ktoré je hyperfunkčné. Hyperfunkčné prištítne teliesko totiž produkuje nadbytok parathormónu. Ten mobilizuje vápnik z kostí, ktoré sú našimi zásobárňami vápnika. Pacienti teda majú ťažko liečiteľné rednutie kostí. Navyše vysoká hladina vápnika krvi spôsobuje ďalšie zdravotné problémy. Hyperfunkčné prištítne teliesko funguje vlastným životom, stále ochudobňuje kosti o vápnik a pacient sa doslova „rozpustí“. Jediná kauzálna liečba je operácia. Niekedy sa dá hyperfunkčné prištítne teliesko vidieť aj na ultrazvuku a vtedy je nález evidentný. Do desiatich minút od úspešného odstránenia hyperfunkčného prištítneho telieska by mala hladina parathormónu v krvi pacienta klesnúť na menej ako polovicu východiskovej hodnoty. Ešte počas operácie sa teda urobí kontrolný odber krvi. Ak hladina tohto hormónu neklesne, to znamená, že problém môže robiť ešte iné prištítne teliesko, ktoré nebolo natoľko zväčšené, takže ultrazvuk ho nezobrazil. Preto u nás operovaní pacienti majú urobenú minimálne ultrasonografiu a scintigrafiu prištítnych teliesok. Potom sú aj komplikovaní pacienti, ktorí majú také maličké alebo dobre schované prištítne telieska, že ich ani s pomocou scintigrafie nevieme nájsť. Tam už musíme použiť PET/CT vyšetrenie s rádiofarmakom fluórcholínom, s pomocou ktorého vieme odhaliť naozaj malé, dobre ukryté hyperfunkčné prištítne telieska.
Koľko pacientov denne máte a posudzujete?
Na PET/CT máme denne asi desať pacientov, sú však dni, keď ich je aj sedemnásť. To však už býva náročné. Na scintigrafické vyšetrenia k nám prichádza cca 20 pacientov denne. Pracovísk nukleárnej medicíny je na Slovensku trinásť, ale PET CT prístroje sú len v Bratislave, Nitre, Banskej Bystrici a v Košiciach. V Bratislave je ich dvojo, takže dohromady na Slovensku päť.
Pracujete s rádioaktívnymi prvkami. Ako sa chránite?
Máme ochranné pomôcky a dozimetre. Najvyššie dávky radiácie dostávajú rádiofarmaceuti, ktorí rádiofarmaká pripravujú, hoci aj na to už čiastočne existujú automatizované systémy. U nás máme istý špeciálny bontón komunikácie s pacientmi – hovoríme s nimi najmä predtým, ako dostanú rádiofarmakum. Keď už sú rádioaktívni, čakajú v čakárni pre rádioaktívnych pacientov. Keď sa vyšetrenie skončí, poskytneme im rýchlu orientačnú informáciu o tom, ako to dopadlo, s tým, že výsledok dostane ich ošetrujúci lekár, ktorý im vysvetlí ďalší postup. Následne pacient odchádza. Oni sú totiž rádioaktívni raz za život, ale pre nás je to každodenný kontakt. Pred radiáciou sa chránime časom, vzdialenosťou a tienením. Preto sa snažíme byť s pacientom, ktorému sme podali rádiofarmakum, čo najkratšie, byť od neho čo najďalej, a kým je ešte rádioaktívny nad určité hodnoty, sedí v špeciálnej miestnosti. Ak by boli pacienti nebezpeční pre svoje okolie, určite by sme ich nepustili domov. Ich rádioaktivita po našich diagnostických vyšetreniach nie je nijako dramatická, ale upozorníme ich, aby sa v ten deň vyhýbali kontaktu s tehotnými ženami či malými deťmi. U nás je legislatíva v tomto smere naozaj prísna.
Občas sa objavujú správy, že v ovzduší namerajú vyššiu rádioaktivitu a podozrievajú sa z toho rôzne jadrové elektrárne. Prečo sa pri chorobe z ožiarenia podáva jód?
Je to veľmi jednoduché. Naša štítna žľaza aktívne vychytáva jód. Rádioaktívny jód z ovzdušia sa môže dýchaním, prehltnutím či kožou vstrebať a bude sa hromadiť v bunkách štítnej žľazy. Štítna žľaza je citlivá na ionizujúce žiarenie a v krajnom prípade môže v jeho dôsledku vzniknúť rakovina štítnej žľazy. Ak však bunky štítnej žľazy obsadíme iným, nerádioaktívnym jódom, čiže ponúknem im to, čo bežne používajú, rádioaktívny jód nedostane šancu.
doc. MUDr. Soňa Balogová, PhD.

Vyštudovala Lekársku fakultu UK v Bratislave. V roku 2001 atestovala v odbore vnútorné choroby a v roku 2004 v odbore nukleárna medicína. Pracovala na oddelení nukleárnej medicíny I. Internej kliniky LF UK a UNB a po habilitácii bola v roku 2012 menovaná za prednostku na Klinike nukleárnej medicíny LF UK a OÚSA. Je autorkou a spoluautorkou vedeckých prác, monografií, vysokoškolských učebníc, študijných textov a odborných odporúčaní. Dlhodobo vedecky spolupracuje so zahraničnými pracoviskami na projektoch klinického výskumu v oblasti inovatívnych aplikácií metód nukleárnej medicíny.
