Situáciu ohľadom tuberkulózy na Slovensku hodnotíte ako stabilizovanú. Zatiaľ sa podľa všetkého nepotvrdili obavy, že infekciu sem do veľkej miery zavlečú utečenci z Ukrajiny. Je to tak?
Áno, prvé odhady boli katastrofické. Vzhľadom na štatistiky, koľko migrantov prešlo cez Slovensko, nám vychádzalo, že by sme na našom území mali mať okolo 140 pacientov s tuberkulózou z Ukrajiny. Vieme, že Ukrajina patrí počtom pacientov s tuberkulózou medzi krajiny s vysokým zaťažením. Máme istý nárast, čo sa týka cudzincov, ročne sme mávali tak dvoch-troch cudzincov s tbc, za minulý rok máme 17 cudzincov, z toho 12 ukrajinských utečencov. Tí sú v iniciálnej alebo pokračovacej fáze liečby. Zároveň boli vyšetrené štyri deti v rámci kontaktov týchto dospelých pacientov, ale ani u jedného sa tuberkulóza nepotvrdila. Takže katastrofické scenáre sa zatiaľ nenaplnili.
 Foto: Bianka Stuppacherová
Foto: Bianka Stuppacherová
Vieme vysvetliť, prečo patrí Ukrajina medzi krajiny s najvyšším počtom prípadov tuberkulózy?
V bývalom Československu sme mali tzv. Stýblov model zdravotnej starostlivosti o pacientov s tuberkulózou, ktorý akceptovala aj Svetová zdravotnícka organizácia. Karel Stýblo bol český emigrant, ktorý odišiel do Holandska. Jeho model liečby tbc znamenal povinné plošné očkovanie, dohľad nad pacientmi s tuberkulózou, ktorí sa museli povinne liečiť a chodiť na vyšetrenia, a takisto pátranie po ich kontaktoch. Pretože pacient s tuberkulózou, ktorý sa začne liečiť, nie je problém, problémom sú jeho kontakty, ktoré mohol nakaziť. On sám infekciu tiež od niekoho dostal. Toto všetko sa musí dovyšetrovať a napríklad dnes je to v rómskych osadách veľký problém. Sovietsky zväz mal za socializmu svoje schémy liečby, nazvime to tak, že neliečili podľa odporúčaní a svetových štandardov. Keď sa Ukrajina odštiepila od Sovietskeho zväzu, dovážala nie vždy kvalitné lieky, napríklad z Indie. Nie vždy tabletka naozaj obsahovala 100 mg účinnej látky, ako sa deklarovalo. To môžem potvrdiť ako expert na základe vlastnej skúsenosti, pretože som chodil na misie na Ukrajinu, do Bieloruska, Turkmenistanu a podobne. Lekári predpisovali tie liečivá v najlepšej viere, ale keď sme ich potom preverovali v medzinárodných laboratóriách, zistili sme, že jedna tabletka obsahuje 25 mg účinnej látky namiesto sto. Pretože pri vstupe do krajiny doviezli jednu tonu rifampicínu a z nej mali odrazu rozexpedovaných 3–5 ton liekov. A potom tu bola ešte ďalšia vec ako pozostatok z čias socializmu…
Aká?
Tuberkulóza bola dôvodom na invalidizáciu, takže pacienti nechceli byť úplne vyliečení, pretože by prišli o peniaze. Mnohí z krajín bývalého Sovietskeho zväzu boli nezamestnaní a toto bol ich jediný zdroj príjmu. Na Ukrajine teda skolaboval systém dohľadu a dozoru. 20 % prípadov pacientov s tbc na Ukrajine sú navyše HIV pozitívni a je tam množstvo prípadov tbc rezistentnej na bežné antituberkulotiká. Je veľmi dôležité dohľadať a vyšetriť kontakty infikovaného. Vždy je potrebné nájsť ten hlavný prameň nákazy, pacienta číslo jeden. Čo je dnes aj u nás veľký problém, lebo zatiaľ čo kedysi sa povinne štítkovalo (rtg pľúc – pozn. aut.), tieto preventívne prehliadky boli povinné pre každého, kto robil v zdravotníctve či potravinárstve, dnes na to nemôžete nikoho nútiť. Musím však zdôrazniť veľmi dobrú spoluprácu s obcou Hranovnica a jej súčasnou starostkou, kde problematiku zabezpečenia dohľadu nad pacientmi s tbc riešime spoločne s rómskymi asistentmi osvety zdravia. Takisto máme výbornú spoluprácu vo Veľkej Lomnici, kde je osada Nový dvor. Tam funguje obecná samospráva, rómski asistenti, obvodný lekár, obvodná pediatrička. A pľúcny lekár v okrese Kežmarok. Kontakty dohľadávajú a musia dovyšetrovať spádoví pľúciari. Toto je mravčia práca slovenských pneumológov.
V Hranovnici je tbc? Nedávno sme tam pri hlavnej ceste fotografovali jeden veľmi zvláštny, špeciálne zdobený dom, ktorý pôsobil, akoby sa nachádzal niekde na ázijskom kontinente.
Sú tam adresy, z ktorých pravidelne niekoho máme. Viete, tuberkulóza je takzvaná panská choroba. Nebolí, pacienti kašlú, cítia slabosť, majú nočné potenie, teplotu niečo nad 37 stupňov Celzia. To sú príznaky, ktoré ich nevyľakajú, nenútia ich vyhľadať lekára. Nie je to akútna infekcia, ktorá by sa prejavila rýchlym vzostupom teploty a nepríjemnými príznakmi. Oni nechápu dôvod toho, prečo majú ísť na vyšetrenie, že existuje niečo ako ochrana verejného zdravia. Tá mentálna úroveň je, žiaľ, taká… Mali sme tu aj 29-ročnú babičku – otec jej dcéry je zároveň otec jej vnučky. Čo dodať…
 Foto: TASR
Foto: TASR
Až keď začnú chrchľať krv?
Už ani toho sa veľmi neboja. Boja sa jedine smrti, čiže toho, keď niekto v ich okolí zomrie, vtedy v panike prídu. Musím povedať, že v tomto bola z hľadiska šírenia tbc istým pozitívom pandémia covidu, pretože prinútila ľudí menej sa stretávať. Dve najväčšie spoločenské udalosti, keď vznikajú mikroepidémie tbc u Rómov v osadách, sú svadba a kar. Pretože vtedy sa ľudia nachádzajú viac ako osem hodín v uzatvorenom, nevetranom priestore. Počas svadby sa tancuje, ale chodí sa aj von, ale počas karu sa sedí v jednej chyži, je tam tridsať až stopäťdesiat ľudí v jednom priestore vrátane kašľajúcich babiek a dedkov na vozíčku, ktorých tam doviezli a nikdy ich nikto nevyšetril. To je ten prameň nákazy. Takže nikdy nestačí vyšetriť len obyvateľov na konkrétnej adrese, pretože to sú ľudia, ktorí majú svoje deti, vnúčatá, sú tam starí rodičia, mnohí sú v jednej chyži a vo viacerých ďalších a dohľadajte, kto sa s kým stýkal. Nie všetci aj povedia, že sú príbuzní s tým a s tým. Teraz sme mali pacientku, ktorá má už tretie priezvisko.
Ešteže to zistíte podľa rodného čísla…
Mnohí nám odídu do Čiech a podobne. Nie je to jednoduché. Takisto musíme mať istotu, že keď pacienta s tuberkulózou prepustíme domov, že bude naďalej užívať lieky. Presvedčiť ho o tom, že je to dôležité, aj keď sa cíti dobre. To je niekedy nadľudský výkon.
 Foto: Bianka Stuppacherová
Foto: Bianka Stuppacherová
Ako dlho musia užívať liečbu?
Hospitalizovaní sú 2–6 týždňov, následne doma by mali užívať lieky nasledujúcich zhruba šesť mesiacov. A to je ten problém, že pacient, keď prestane mať ťažkosti, prestane vykašliavať krv, prestane sa mať zle, prestane užívať liečbu.
Dá sa to nejako skontrolovať?
Jedine za pomoci spomínaných asistentov osvety zdravia. Raz ročne u nás „na Hágoch“ vzdelávame 40–80 nových rómskych asistentov a tí chodia okrem iného kontrolovať, či pacient s tbc užíva lieky. Účinná látka rifampicín totiž farbí moč načerveno. Je to náhodný vedľajší účinok. Čiže ak má pacient o jedenástej dopoludnia žltý moč, znamená to, že ráno neužil lieky. Opakované prerušovanie liečby môže viesť ku spontánnym mutáciám a bakteriálny kmeň, mykobaktérie, prestane byť citlivý na účinnú látku. Je to to isté ako známa rezistencia na antibiotiká. V tomto prípade ide o antituberkulotiká.
Dobre, máte „páky“, ako si predvolať pacienta, o ktorom viete, že je infekčný, pretože má diagnostikovanú tuberkulózu? Vy si predvoláte pacienta a keď nepríde, čo môžete urobiť?
Keď viem, že je pozitívny, infekčný, viem mu to nariadiť cestou regionálneho úradu verejného zdravotníctva a takisto mu nariadiť ústavnú liečbu. Ale ak chcem niekoho vyšetriť preventívne a on nesúhlasí, nemám možnosti, ako ho prinútiť.
Kde sa na Slovensku v poslednom období vyskytla tuberkulóza?
Ide o niektoré obce na východnom Slovensku, známe košické sídlisko, o kokrétnu ulicu v Trebišove, dve železničné stanice v Bratislave, sporadický výskyt v okrese Lučenec a Rimavská Sobota…
Koľko percent hospitalizovaných pacientov máte Rómov? Zvládate to?
Okolo 80–85 %. Chodia sem rómske asistentky a som rád, keď mám na oddelení rómsku upratovačku. Tá si vie s pacientmi lepšie „urobiť poriadok“.
Ako sa robí preventívne vyšetrenie na tbc?
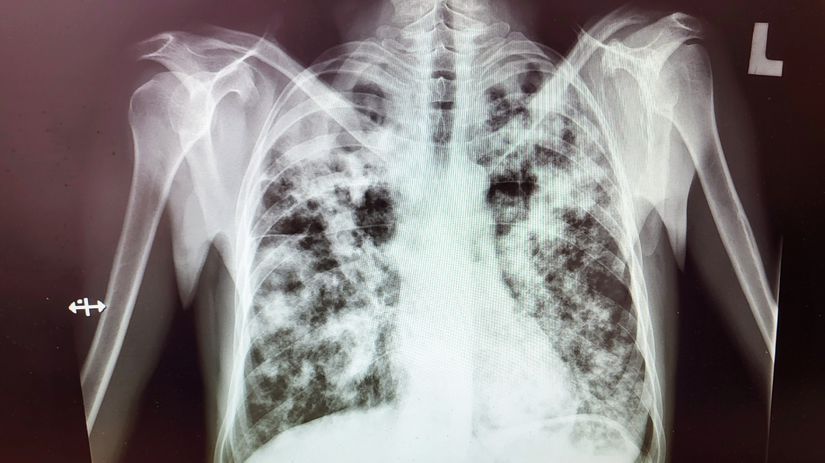
Buď podkožným testom alebo z krvi. Plus rtg snímka pľúc. Ak pacient kašle, odoberá sa spútum (vykašľané hlieny – pozn. aut). Optimálne by bolo v spolupráci s ministerstvom zdravotníctva a obrany zabezpečiť pojazdný rtg a štítkovať v obciach. Rtg snímka je totiž najlepší dôkaz toho, že niekto je masívne infekčný pre svoje okolie. Nález totiž vidíte na pľúcach. Ak máte takýto dôkaz, je možné nariadiť liečbu. Pozrite sa na tieto snímky. Sú to odstrašujúce nálezy. Tie veľké čierne diery, to už sú dutiny, kde je mykobaktériami vyžraté pľúcne tkanivo. Pacient s tuberkulózou si pľúca doslova vykašle. A toto je tuberkulóza čriev. Táto pacientka má teraz vývod.
Tuberkulóza je respiračné ochorenie. Mykobaktérie vdýchneme a – následne sa môžu rozšíriť po celom organizme? Prežijú aj cestu žalúdočnou kyselinou?
Mykobaktérie sú odolnejšie ako helikobakter. Dokážu napadnúť akýkoľvek orgán v ľudskom tele okrem zubov. Dominantné sú pľúca. Ale poznáme aj tuberkulózu oka, nosa, ucha, tbc ženských orgánov ako vaječníky či maternica, dokonca tbc penisu. Áno, aj takú sme už mali. Jednoducho, ktorýkoľvek prekrvený orgán v tele môže dostať tbc. Dokonca existujú aj kostné formy tuberkulózy. Deti majú občas aj tuberkulózne zápaly mozgových blán. Detskí pacienti sa však liečia v Dolnom Smokovci, u nás máme výlučne dospelých.
 Čítajte rozhovor Primár najväčšieho detského oddelenia tbc: Máme dediny, odkiaľ máme stabilný prísun pacientov
Čítajte rozhovor Primár najväčšieho detského oddelenia tbc: Máme dediny, odkiaľ máme stabilný prísun pacientov
Dokážeme tbc úplne vyliečiť? Ak sa tá liečba berie poctivo?
Ak má pacient tuberkulózny kmeň citlivý na bežné antituberkulotiká a poctivo užíva liečbu, ochorenie môžeme úplne vyliečiť, nech sa nachádza kdekoľvek v tele. Len musí chcieť.
A čo multirezistentné kmene?
Našťastie, u nás hovoríme možno o 10–12 pacientoch nakazených multirezistentnými kmeňmi, čiže odolnými proti bežnej liečbe. Čiže 10 % prípadov u nás je infikovaných zmutovanými formami tbc. Ale stále to nie je 30–50 % všetkých prípadov ako za našimi hranicami. Aj multirezistentnú tbc vieme liečiť a vyliečiť, problém je však vo financiách. Liečba bežnej tbc, štvorkombinácia liekov na úvodné dva mesiace a potom dvojkombinácia liekov do pol roka, vyjde dohromady možno na dvesto eur. Je to lacná liečba. Ale v prípade multirezistentnej tuberkulózy začíname niekde na 25-tisíc eurách. Táto liečba je už mnohonásobne drahšia.
Fakty o tbc v SR
- V roku 2022 bolo do Národného registra tuberkulózy vo Vyšných Hágoch nahlásených 155 prípadov ochorenia tbc.
- V 140 prípadoch išlo o pľúcne formy, v 15 prípadoch o mimopľúcne formy tuberkulózy.
- Najrizikovejšou skupinou bolo rómske etnikum, ktoré sa podieľalo na výskyte tuberkulózy 50,3 % – celkovo to bolo 78 prípadov.
- Sedem pacientov malo koinfekciu (dve infekcie súčasne) tbc a COVID-19 a štyria pacienti tbc a HIV.
- Cudzincov s tuberkulózou sme v roku 2022 mali evidovaných 17 prípadov oproti 7 prípadom v roku 2021. Išlo o 12 osôb z Ukrajiny, jednu z Talianska, jednu z Českej republiky, z Indie, zo Somálska a z Vietnamu.
- Podľa geografického rozloženia v Slovenskej republike sú najhoršími oblasťami s najvyšším výskytom tohto ochorenia oblasti východného Slovenska (Prešovský kraj a Košický kraj).
- Najnižší výskyt zaznamenávame v Nitrianskom kraji.
Kto bol Karel Stýblo?
Odborník v boji proti tbc, ktorý zomrel v Haagu v roku 1998. Ako vysokoškoláka ho väznili v koncentračnom tábore v Rakúsku, kde sa nakazil tuberkulózou. Po 2. svetovej vojne žil v Prahe, kde okrem iného pracoval vo Výskumnom ústave tuberkulózy a respiračných ochorení. V roku 1966 sa stal vedúcim medzinárodnej skupiny (so sídlom v Haagu) poverenej bojom proti tbc. Po invázii vojsk Varšavskej zmluvy do Československa v roku 1968 sa odsťahoval do Holandska, kde v roku 1971 prijal holandské občianstvo. Organizoval liečbu tbc v mnohých krajinách, napr. v Tanzánii, v Malawi či v Mozambiku. V roku 1979 sa stal vedeckým riaditeľom Medzinárodnej únie proti tuberkulóze a pľúcnym ochoreniam. V roku 1998 bol kandidátom na udelenie Nobelovej ceny. V tom istom roku zomrel.